ເມື່ອບໍ່ດົນມານີ້, JAMA Oncology (IF 33.012) ໄດ້ເຜີຍແຜ່ຜົນການຄົ້ນຄວ້າທີ່ສຳຄັນ [1] ໂດຍທີມງານຂອງສາດສະດາຈານ Cai Guo-ring ຈາກໂຮງໝໍມະເຮັງຂອງມະຫາວິທະຍາໄລ Fudan ແລະສາດສະດາຈານ Wang Jing ຈາກໂຮງໝໍ Renji ຂອງໂຮງຮຽນແພດສາດມະຫາວິທະຍາໄລ Shanghai Jiao Tong, ຮ່ວມມືກັບ KUNYUAN BIOLOGY: “ການກວດຫາພະຍາດທີ່ເຫຼືອທາງໂມເລກຸນໃນໄລຍະຕົ້ນໆ ແລະ ການຈັດປະເພດຄວາມສ່ຽງສຳລັບມະເຮັງລຳໄສ້ໃຫຍ່ໄລຍະທີ I ຫາ III ຜ່ານການເມທິເລຊັນ DNA ຂອງເນື້ອງອກທີ່ໝູນວຽນ ແລະ ການຈັດປະເພດຄວາມສ່ຽງ”. ການສຶກສານີ້ແມ່ນການສຶກສາຫຼາຍສູນທຳອິດໃນໂລກທີ່ນຳໃຊ້ເຕັກໂນໂລຊີການເມທິເລຊັນຫຼາຍພັນຍາ ctDNA ໃນເລືອດທີ່ອີງໃສ່ PCR ສຳລັບການຄາດຄະເນການເກີດຂຶ້ນຊ້ຳອີກຂອງມະເຮັງລຳໄສ້ໃຫຍ່ ແລະ ການຕິດຕາມການເກີດຂຶ້ນຊ້ຳອີກ, ໂດຍສະໜອງເສັ້ນທາງ ແລະ ວິທີແກ້ໄຂທາງເທັກນິກທີ່ມີປະສິດທິພາບດ້ານຄ່າໃຊ້ຈ່າຍຫຼາຍກວ່າເມື່ອທຽບກັບວິທີການເຕັກໂນໂລຊີການກວດຫາ MRD ທີ່ມີຢູ່ແລ້ວ, ເຊິ່ງຄາດວ່າຈະປັບປຸງການນຳໃຊ້ການຄາດຄະເນ ແລະ ການຕິດຕາມການເກີດຂຶ້ນຊ້ຳຂອງມະເຮັງລຳໄສ້ໃຫຍ່ ແລະ ຮູທະວານຢ່າງຫຼວງຫຼາຍ, ແລະ ປັບປຸງການຢູ່ລອດ ແລະ ຄຸນນະພາບຊີວິດຂອງຄົນເຈັບຢ່າງຫຼວງຫຼາຍ. ການສຶກສາດັ່ງກ່າວຍັງໄດ້ຮັບການປະເມີນຢ່າງສູງຈາກວາລະສານ ແລະ ບັນນາທິການ, ແລະ ໄດ້ຖືກລະບຸໄວ້ເປັນເອກະສານແນະນຳທີ່ສຳຄັນໃນສະບັບນີ້, ແລະ ສາດສະດາຈານ Juan Ruiz-Bañobre ຈາກປະເທດສະເປນ ແລະ ສາດສະດາຈານ Ajay Goel ຈາກສະຫະລັດອາເມລິກາ ໄດ້ຖືກເຊີນໃຫ້ທົບທວນຄືນ. ການສຶກສາດັ່ງກ່າວຍັງໄດ້ຖືກລາຍງານໂດຍ GenomeWeb, ສື່ຊີວະການແພດຊັ້ນນຳໃນສະຫະລັດອາເມລິກາ.

ມະເຮັງລຳໄສ້ໃຫຍ່ ແລະ ທວານໜັກ (CRC) ເປັນເນື້ອງອກຮ້າຍທີ່ພົບເລື້ອຍໃນລະບົບຍ່ອຍອາຫານໃນປະເທດຈີນ. ຂໍ້ມູນຂອງອົງການຄົ້ນຄວ້າມະເຮັງສາກົນ (IARC) ປີ 2020 ສະແດງໃຫ້ເຫັນວ່າ ມີກໍລະນີໃໝ່ 555,000 ກໍລະນີໃນປະເທດຈີນ ກວມເອົາປະມານ 1/3 ຂອງໂລກ, ໂດຍມີອັດຕາການເກີດເພີ່ມຂຶ້ນເປັນອັນດັບສອງຂອງມະເຮັງທົ່ວໄປໃນປະເທດຈີນ; ມີຜູ້ເສຍຊີວິດ 286,000 ຄົນ ກວມເອົາປະມານ 1/3 ຂອງໂລກ, ເປັນສາເຫດທີ່ພົບເລື້ອຍທີ່ສຸດອັນດັບຫ້າຂອງການເສຍຊີວິດຍ້ອນມະເຮັງໃນປະເທດຈີນ. ເປັນສາເຫດທີ່ພົບເລື້ອຍອັນດັບຫ້າຂອງການເສຍຊີວິດຍ້ອນມະເຮັງໃນປະເທດຈີນ. ເປັນທີ່ໜ້າສັງເກດວ່າ ໃນບັນດາຄົນເຈັບທີ່ໄດ້ຮັບການວິນິດໄສ, TNM ຂັ້ນຕອນທີ I, II, III ແລະ IV ແມ່ນ 18.6%, 42.5%, 30.7% ແລະ 8.2% ຕາມລຳດັບ. ຫຼາຍກວ່າ 80% ຂອງຄົນເຈັບຢູ່ໃນໄລຍະກາງ ແລະ ໄລຍະສຸດທ້າຍ, ແລະ 44% ຂອງພວກເຂົາມີການແຜ່ລາມໄປຕັບ ແລະ ປອດພ້ອມກັນ ຫຼື ເປັນ heterochronic, ເຊິ່ງສົ່ງຜົນກະທົບຢ່າງຮ້າຍແຮງຕໍ່ໄລຍະເວລາການຢູ່ລອດ, ເປັນອັນຕະລາຍຕໍ່ສຸຂະພາບຂອງຜູ້ຢູ່ອາໄສຂອງພວກເຮົາ ແລະ ເຮັດໃຫ້ເກີດພາລະທາງສັງຄົມ ແລະ ເສດຖະກິດຢ່າງໜັກ. ອີງຕາມສະຖິຕິຂອງສູນມະເຮັງແຫ່ງຊາດ, ການເພີ່ມຂຶ້ນຂອງຄ່າໃຊ້ຈ່າຍໃນການປິ່ນປົວມະເຮັງລຳໄສ້ໃຫຍ່ ແລະ ທວານໜັກໃນປະເທດຈີນໂດຍສະເລ່ຍຕໍ່ປີແມ່ນປະມານ 6.9% ຫາ 9.2%, ແລະ ຄ່າໃຊ້ຈ່າຍດ້ານສຸຂະພາບສ່ວນຕົວຂອງຄົນເຈັບພາຍໃນໜຶ່ງປີຫຼັງຈາກການກວດພົບພະຍາດສາມາດຄິດເປັນ 60% ຂອງລາຍໄດ້ຄອບຄົວ. ຄົນເຈັບມະເຮັງກຳລັງທຸກທໍລະມານຈາກພະຍາດດັ່ງກ່າວ ແລະ ຍັງຢູ່ພາຍໃຕ້ຄວາມກົດດັນທາງເສດຖະກິດຢ່າງຫຼວງຫຼາຍ [2].
ເກົ້າສິບເປີເຊັນຂອງມະເຮັງລຳໄສ້ໃຫຍ່ແລະທວານໜັກສາມາດຜ່າຕັດອອກໄດ້, ແລະ ຍິ່ງກວດພົບເນື້ອງອກໄດ້ໄວເທົ່າໃດ, ອັດຕາການລອດຊີວິດຫ້າປີຫຼັງຈາກການຜ່າຕັດອອກກໍ່ຈະສູງຂຶ້ນເທົ່ານັ້ນ, ແຕ່ອັດຕາການເປັນຊ້ຳອີກໂດຍລວມຫຼັງຈາກການຜ່າຕັດອອກຍັງຢູ່ທີ່ປະມານ 30%. ອັດຕາການລອດຊີວິດຫ້າປີຂອງມະເຮັງລຳໄສ້ໃຫຍ່ແລະທວານໜັກໃນປະຊາກອນຈີນແມ່ນ 90.1%, 72.6%, 53.8% ແລະ 10.4% ສຳລັບໄລຍະທີ I, II, III ແລະ IV ຕາມລຳດັບ.
ພະຍາດທີ່ເຫຼືອໜ້ອຍທີ່ສຸດ (MRD) ແມ່ນສາເຫດຫຼັກຂອງການເກີດຂຶ້ນຊ້ຳອີກຂອງເນື້ອງອກຫຼັງຈາກການປິ່ນປົວແບບຮາກຖານ. ໃນຊຸມປີມໍ່ໆມານີ້, ເຕັກໂນໂລຊີການກວດຫາ MRD ສຳລັບເນື້ອງອກແຂງໄດ້ກ້າວໜ້າຢ່າງໄວວາ, ແລະ ການສຶກສາສັງເກດການ ແລະ ການແຊກແຊງຫຼາຍໆຄັ້ງທີ່ໜັກໜ່ວງໄດ້ຢືນຢັນວ່າສະຖານະພາບ MRD ຫຼັງການຜ່າຕັດສາມາດຊີ້ບອກເຖິງຄວາມສ່ຽງຕໍ່ການເກີດຂຶ້ນຊ້ຳອີກຂອງມະເຮັງລຳໄສ້ໃຫຍ່ ແລະ ທວານໜັກຫຼັງການຜ່າຕັດ. ການກວດ ctDNA ມີຂໍ້ດີຄືບໍ່ແມ່ນການຜ່າຕັດ, ງ່າຍດາຍ, ໄວ, ມີການເຂົ້າເຖິງຕົວຢ່າງສູງ ແລະ ການເອົາຊະນະຄວາມແຕກຕ່າງຂອງເນື້ອງອກ.
ຄຳແນະນຳຂອງ NCCN ຂອງສະຫະລັດ ສຳລັບມະເຮັງລຳໄສ້ໃຫຍ່ ແລະ ຄຳແນະນຳຂອງ CSCO ຂອງຈີນ ສຳລັບມະເຮັງລຳໄສ້ໃຫຍ່ ແລະ ທວານໜັກ ທັງສອງລະບຸວ່າ ສຳລັບການກຳນົດຄວາມສ່ຽງຕໍ່ການເກີດຂຶ້ນຊ້ຳອີກຫຼັງການຜ່າຕັດ ແລະ ການເລືອກການປິ່ນປົວດ້ວຍທາງເຄມີບຳບັດແບບເສີມໃນມະເຮັງລຳໄສ້ໃຫຍ່, ການກວດ ctDNA ສາມາດໃຫ້ຂໍ້ມູນການຄາດຄະເນ ແລະ ການຄາດຄະເນເພື່ອຊ່ວຍໃນການຕັດສິນໃຈປິ່ນປົວແບບເສີມສຳລັບຄົນເຈັບທີ່ເປັນມະເຮັງລຳໄສ້ໃຫຍ່ໃນໄລຍະທີ II ຫຼື III. ຢ່າງໃດກໍຕາມ, ການສຶກສາທີ່ມີຢູ່ສ່ວນໃຫຍ່ແມ່ນສຸມໃສ່ການກາຍພັນ ctDNA ໂດຍອີງໃສ່ເຕັກໂນໂລຊີການຈັດລຳດັບທີ່ມີປະສິດທິພາບສູງ (NGS), ເຊິ່ງມີຂະບວນການທີ່ສັບສົນ, ເວລານຳທາງທີ່ຍາວນານ, ແລະ ຄ່າໃຊ້ຈ່າຍສູງ [3], ໂດຍຂາດຄວາມສາມາດໃນການນຳໃຊ້ທົ່ວໄປເລັກນ້ອຍ ແລະ ອັດຕາສ່ວນຕໍ່າໃນບັນດາຄົນເຈັບມະເຮັງ.
ໃນກໍລະນີຂອງຄົນເຈັບທີ່ເປັນມະເຮັງລຳໄສ້ໃຫຍ່ໃນໄລຍະທີ III, ການຕິດຕາມກວດກາ ctDNA ແບບໄດນາມິກໂດຍອີງໃສ່ NGS ມີຄ່າໃຊ້ຈ່າຍສູງເຖິງ 10,000 ໂດລາສຳລັບການໄປກວດຄັ້ງດຽວ ແລະ ຕ້ອງໃຊ້ເວລາລໍຖ້າເຖິງສອງອາທິດ. ດ້ວຍການທົດສອບ methylation ຫຼາຍພັນຍາໃນການສຶກສານີ້, ColonAiQ®, ຄົນເຈັບສາມາດຕິດຕາມກວດກາ ctDNA ແບບໄດນາມິກໄດ້ໃນລາຄາພຽງແຕ່ໜຶ່ງສ່ວນສິບຂອງຄ່າໃຊ້ຈ່າຍ ແລະ ໄດ້ຮັບລາຍງານພາຍໃນສອງມື້ເທົ່ານັ້ນ.
ອີງຕາມກໍລະນີມະເຮັງລຳໄສ້ໃຫຍ່ໃໝ່ 560,000 ກໍລະນີໃນປະເທດຈີນໃນແຕ່ລະປີ, ຄົນເຈັບທາງດ້ານຄລີນິກສ່ວນໃຫຍ່ແມ່ນເປັນມະເຮັງລຳໄສ້ໃຫຍ່ໄລຍະ II-III (ອັດຕາສ່ວນປະມານ 70%) ມີຄວາມຕ້ອງການຕິດຕາມກວດກາແບບໄດນາມິກຫຼາຍຂຶ້ນ, ຫຼັງຈາກນັ້ນຂະໜາດຕະຫຼາດຂອງການຕິດຕາມກວດກາມະເຮັງລຳໄສ້ໃຫຍ່ແບບໄດນາມິກ MRD ຈະເຂົ້າເຖິງຜູ້ຄົນຫຼາຍລ້ານຄົນໃນແຕ່ລະປີ.
ສາມາດເຫັນໄດ້ວ່າຜົນການຄົ້ນຄວ້າມີຄວາມສຳຄັນທາງວິທະຍາສາດ ແລະ ພາກປະຕິບັດທີ່ສຳຄັນ. ຜ່ານການສຶກສາທາງດ້ານຄລີນິກແບບ prospective ຂະໜາດໃຫຍ່, ມັນໄດ້ຢືນຢັນວ່າເທັກໂນໂລຢີການ methylation ຫຼາຍ gene ctDNA ໃນເລືອດທີ່ອີງໃສ່ PCR ສາມາດນຳໃຊ້ສຳລັບການຄາດຄະເນການເກີດຂຶ້ນຊ້ຳຂອງມະເຮັງລຳໄສ້ໃຫຍ່ ແລະ ການຕິດຕາມກວດກາການເກີດຂຶ້ນຊ້ຳດ້ວຍທັງຄວາມອ່ອນໄຫວ, ຄວາມທັນເວລາ ແລະ ປະສິດທິພາບດ້ານຄ່າໃຊ້ຈ່າຍ, ເຊິ່ງເຮັດໃຫ້ການແພດທີ່ມີຄວາມແມ່ນຍຳດີກວ່າທີ່ຈະເປັນປະໂຫຍດຕໍ່ຄົນເຈັບມະເຮັງຫຼາຍຂຶ້ນ. ການສຶກສາແມ່ນອີງໃສ່ ColonAiQ®, ການທົດສອບ methylation ຫຼາຍ gene ສຳລັບມະເຮັງລຳໄສ້ໃຫຍ່ ແລະ ຮູທະວານທີ່ພັດທະນາໂດຍ KUNY, ເຊິ່ງມູນຄ່າການນຳໃຊ້ທາງດ້ານຄລີນິກໃນການກວດຫາ ແລະ ການວິນິດໄສໃນໄລຍະຕົ້ນໄດ້ຮັບການຢືນຢັນໂດຍການສຶກສາທາງດ້ານຄລີນິກສູນກາງ.
Gastroenterology (IF33.88), ວາລະສານສາກົນຊັ້ນນໍາໃນຂະແໜງພະຍາດກ່ຽວກັບລະບົບຍ່ອຍອາຫານໃນປີ 2021, ໄດ້ລາຍງານຜົນການຄົ້ນຄວ້າຫຼາຍສູນຂອງໂຮງໝໍ Zhongshan ຂອງມະຫາວິທະຍາໄລ Fudan, ໂຮງໝໍມະເຮັງຂອງມະຫາວິທະຍາໄລ Fudan ແລະສະຖາບັນການແພດທີ່ມີສິດອໍານາດອື່ນໆຮ່ວມກັບ KUNYAN Biological, ເຊິ່ງຢືນຢັນປະສິດທິພາບທີ່ດີເລີດຂອງ ColonAiQ® ChangAiQ® ໃນການກວດຫາແລະການກວດຫາມະເຮັງລໍາໄສ້ໃຫຍ່ໃນໄລຍະຕົ້ນໆ, ແລະໃນເບື້ອງຕົ້ນໄດ້ຄົ້ນຄວ້າການນໍາໃຊ້ທີ່ມີທ່າແຮງໃນການຕິດຕາມການຄາດຄະເນຂອງມະເຮັງລໍາໄສ້ໃຫຍ່.
ເພື່ອຢືນຢັນການນຳໃຊ້ທາງດ້ານຄລີນິກຂອງ ctDNA methylation ໃນການຈັດປະເພດຄວາມສ່ຽງ, ການຊີ້ນຳການຕັດສິນໃຈປິ່ນປົວ ແລະ ການຕິດຕາມກວດກາການເກີດຂຶ້ນຊ້ຳອີກໃນໄລຍະຕົ້ນໆໃນມະເຮັງລຳໄສ້ໃຫຍ່ໄລຍະທີ I-III, ທີມງານຄົ້ນຄວ້າໄດ້ລວມເອົາຄົນເຈັບ 299 ຄົນທີ່ເປັນມະເຮັງລຳໄສ້ໃຫຍ່ໄລຍະທີ I-III ຜູ້ທີ່ໄດ້ຮັບການຜ່າຕັດຮາກ ແລະ ເກັບຕົວຢ່າງເລືອດຢູ່ຈຸດຕິດຕາມແຕ່ລະຈຸດ (ຫ່າງກັນສາມເດືອນ) ພາຍໃນໜຶ່ງອາທິດກ່ອນການຜ່າຕັດ, ໜຶ່ງເດືອນຫຼັງຈາກການຜ່າຕັດ, ແລະ ໃນການປິ່ນປົວດ້ວຍ adjuvant ຫຼັງການຜ່າຕັດສຳລັບການກວດ ctDNA ໃນເລືອດແບບໄດນາມິກ.
ກ່ອນອື່ນໝົດ, ພົບວ່າການກວດ ctDNA ສາມາດຄາດຄະເນຄວາມສ່ຽງຕໍ່ການເກີດຂຶ້ນຊ້ຳອີກໃນຄົນເຈັບມະເຮັງລຳໄສ້ໃຫຍ່ ແລະ ທວານໜັກໄດ້ໄວ, ທັງກ່ອນການຜ່າຕັດ ແລະ ຕົ້ນຫຼັງການຜ່າຕັດ. ຄົນເຈັບທີ່ມີ ctDNA ເປັນບວກກ່ອນການຜ່າຕັດມີຄວາມເປັນໄປໄດ້ສູງທີ່ຈະເກີດຂຶ້ນຊ້ຳອີກຫຼັງການຜ່າຕັດກ່ວາຄົນເຈັບທີ່ມີ ctDNA ເປັນລົບກ່ອນການຜ່າຕັດ (22.0% > 4.7%). ການກວດ ctDNA ຫຼັງການຜ່າຕັດໃນໄລຍະຕົ້ນຍັງຄາດຄະເນຄວາມສ່ຽງຕໍ່ການເກີດຂຶ້ນຊ້ຳອີກ: ໜຶ່ງເດືອນຫຼັງຈາກການຜ່າຕັດຮາກ, ຄົນເຈັບທີ່ມີ ctDNA ເປັນບວກມີໂອກາດເກີດຂຶ້ນຊ້ຳອີກຫຼາຍກວ່າຄົນເຈັບທີ່ເປັນລົບ 17.5 ເທົ່າ; ທີມງານຍັງພົບວ່າການກວດ ctDNA ແລະ CEA ລວມກັນປັບປຸງປະສິດທິພາບໃນການກວດຫາການເກີດຂຶ້ນຊ້ຳອີກເລັກນ້ອຍ (AUC=0.849), ແຕ່ຄວາມແຕກຕ່າງບໍ່ມີຄວາມໝາຍເມື່ອທຽບກັບການກວດ ctDNA (AUC=0.839) ຢ່າງດຽວ. ຄວາມແຕກຕ່າງບໍ່ມີຄວາມໝາຍເມື່ອທຽບກັບການກວດ ctDNA ຢ່າງດຽວ (AUC=0.839).
ການຈັດລຽງລຳດັບທາງຄລີນິກຮ່ວມກັບປັດໄຈສ່ຽງໃນປະຈຸບັນແມ່ນພື້ນຖານຫຼັກສຳລັບການແບ່ງຊັ້ນຄວາມສ່ຽງຂອງຄົນເຈັບມະເຮັງ, ແລະໃນຮູບແບບປະຈຸບັນ, ຄົນເຈັບຈຳນວນຫຼວງຫຼາຍຍັງຄົງເກີດຂຶ້ນອີກ [4], ແລະມີຄວາມຕ້ອງການຮີບດ່ວນສຳລັບເຄື່ອງມືການຈັດລຽງລຳດັບທີ່ດີກວ່າຍ້ອນວ່າການປິ່ນປົວຫຼາຍເກີນໄປແລະການປິ່ນປົວທີ່ບໍ່ພຽງພໍມີຢູ່ຮ່ວມກັນໃນຄລີນິກ. ໂດຍອີງໃສ່ສິ່ງນີ້, ທີມງານໄດ້ຈັດປະເພດຄົນເຈັບທີ່ເປັນມະເຮັງລຳໄສ້ໃຫຍ່ໄລຍະທີ III ອອກເປັນກຸ່ມຍ່ອຍທີ່ແຕກຕ່າງກັນໂດຍອີງໃສ່ການປະເມີນຄວາມສ່ຽງຕໍ່ການເກີດຂຶ້ນຊ້ຳທາງຄລີນິກ (ຄວາມສ່ຽງສູງ (T4/N2) ແລະຄວາມສ່ຽງຕໍ່າ (T1-3N1)) ແລະໄລຍະເວລາການປິ່ນປົວດ້ວຍຢາເສີມ (3/6 ເດືອນ). ການວິເຄາະພົບວ່າຄົນເຈັບໃນກຸ່ມຍ່ອຍທີ່ມີຄວາມສ່ຽງສູງຂອງຄົນເຈັບທີ່ມີ ctDNA ເປັນບວກມີອັດຕາການເກີດຂຶ້ນຊ້ຳຕ່ຳຖ້າພວກເຂົາໄດ້ຮັບການປິ່ນປົວດ້ວຍຢາເສີມຫົກເດືອນ; ໃນກຸ່ມຍ່ອຍທີ່ມີຄວາມສ່ຽງຕໍ່າຂອງຄົນເຈັບທີ່ມີ ctDNA ເປັນບວກ, ບໍ່ມີຄວາມແຕກຕ່າງທີ່ສຳຄັນລະຫວ່າງວົງຈອນການປິ່ນປົວດ້ວຍຢາເສີມແລະຜົນໄດ້ຮັບຂອງຄົນເຈັບ; ໃນຂະນະທີ່ຄົນເຈັບທີ່ມີ ctDNA ເປັນລົບມີການພະຍາກອນທີ່ດີກ່ວາຄົນເຈັບທີ່ມີ ctDNA ເປັນບວກຢ່າງຫຼວງຫຼາຍແລະໄລຍະເວລາທີ່ບໍ່ມີການເກີດຂຶ້ນຊ້ຳຫຼັງການຜ່າຕັດ (RFS) ທີ່ຍາວນານກວ່າ; ມະເຮັງລຳໄສ້ໃຫຍ່ໃນໄລຍະທີ I ແລະ ໄລຍະທີ II ທີ່ມີຄວາມສ່ຽງຕໍ່າ ຄົນເຈັບທີ່ບໍ່ມີ ctDNA ລົບທຸກຄົນບໍ່ມີການເກີດຂຶ້ນຊ້ຳພາຍໃນສອງປີ; ດັ່ງນັ້ນ, ການເຊື່ອມໂຍງ ctDNA ກັບລັກສະນະທາງຄລີນິກຄາດວ່າຈະເພີ່ມປະສິດທິພາບການຈັດຊັ້ນຄວາມສ່ຽງ ແລະ ຄາດຄະເນການເກີດຂຶ້ນຊ້ຳໄດ້ດີຂຶ້ນ.
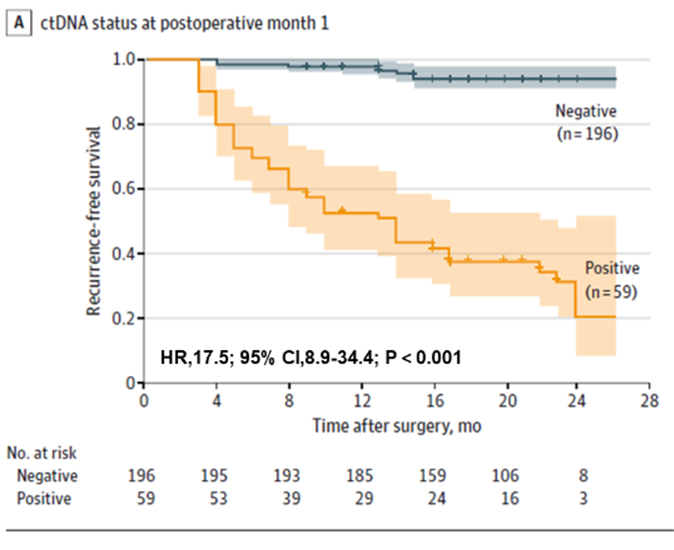
ຮູບທີ 1. ການວິເຄາະ ctDNA ໃນ plasma ທີ່ POM1 ສຳລັບການກວດພົບການເກີດຂຶ້ນຊ້ຳຂອງມະເຮັງລຳໄສ້ໃຫຍ່ ແລະ ທວານໜັກໃນໄລຍະຕົ້ນໆ
ຜົນໄດ້ຮັບເພີ່ມເຕີມຂອງການທົດສອບ ctDNA ແບບໄດນາມິກສະແດງໃຫ້ເຫັນວ່າຄວາມສ່ຽງຂອງການເກີດຂຶ້ນຊ້ຳອີກແມ່ນສູງຂຶ້ນຢ່າງຫຼວງຫຼາຍໃນຄົນເຈັບທີ່ມີການທົດສອບ ctDNA ແບບໄດນາມິກໃນທາງບວກກ່ວາໃນຄົນເຈັບທີ່ມີ ctDNA ລົບໃນໄລຍະການຕິດຕາມກວດກາການເກີດຂຶ້ນຊ້ຳຂອງພະຍາດຫຼັງຈາກການປິ່ນປົວທີ່ແນ່ນອນ (ຫຼັງຈາກການຜ່າຕັດຮາກ + ການປິ່ນປົວແບບເສີມ) (ຮູບທີ 3ACD), ແລະວ່າ ctDNA ສາມາດຊີ້ບອກເຖິງການເກີດຂຶ້ນຊ້ຳຂອງເນື້ອງອກໄດ້ເຖິງ 20 ເດືອນກ່ອນການສະແກນພາບ (ຮູບທີ 3B), ເຊິ່ງສະເໜີຄວາມເປັນໄປໄດ້ໃນການກວດພົບການເກີດຂຶ້ນຊ້ຳຂອງພະຍາດແຕ່ຫົວທີ ແລະ ການແຊກແຊງຢ່າງທັນການ.
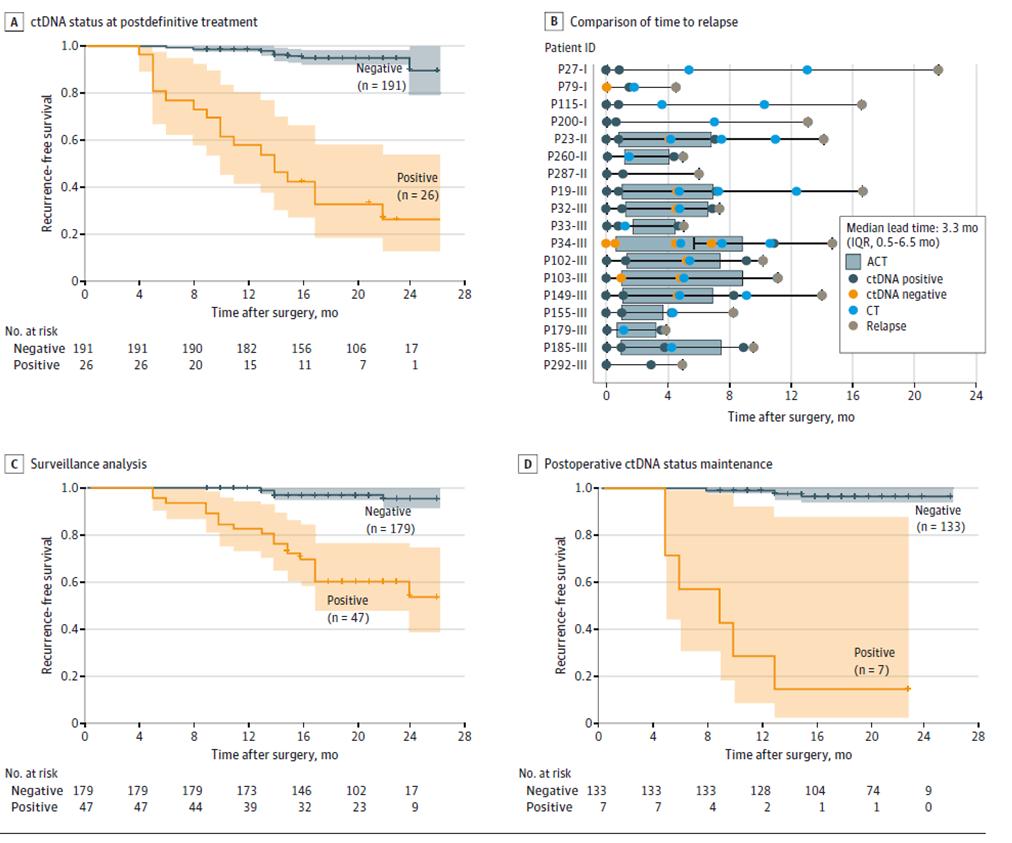
ຮູບທີ 2. ການວິເຄາະ ctDNA ໂດຍອີງໃສ່ກຸ່ມຕົວຢ່າງຕາມລວງຍາວເພື່ອກວດຫາການເກີດຂຶ້ນຊ້ຳຂອງມະເຮັງລຳໄສ້ໃຫຍ່ ແລະ ທວານໜັກ
"ການສຶກສາດ້ານການແພດແບບແປພາສາຈຳນວນຫຼວງຫຼາຍໃນມະເຮັງລຳໄສ້ໃຫຍ່ ແລະ ທວານໜັກເປັນຜູ້ນຳໜ້າໃນສາຂາວິຊານີ້, ໂດຍສະເພາະການກວດ MRD ທີ່ອີງໃສ່ ctDNA ສະແດງໃຫ້ເຫັນເຖິງທ່າແຮງອັນໃຫຍ່ຫຼວງໃນການເສີມຂະຫຍາຍການຈັດການຫຼັງການຜ່າຕັດຂອງຄົນເຈັບມະເຮັງລຳໄສ້ໃຫຍ່ ແລະ ທວານໜັກ ໂດຍການຊ່ວຍໃຫ້ສາມາດຈັດປະເພດຄວາມສ່ຽງຕໍ່ການເກີດຂຶ້ນຊ້ຳອີກ, ນຳພາການຕັດສິນໃຈປິ່ນປົວ ແລະ ຕິດຕາມກວດກາການເກີດຂຶ້ນຊ້ຳອີກແຕ່ຫົວທີ."
ຂໍ້ໄດ້ປຽບຂອງການເລືອກການເມທິເລຊັນ DNA ເປັນຕົວຊີ້ບອກ MRD ແບບໃໝ່ຫຼາຍກວ່າການກວດຫາການກາຍພັນແມ່ນວ່າມັນບໍ່ຕ້ອງການການກວດຫາລຳດັບຈີໂນມທັງໝົດຂອງເນື້ອເຍື່ອເນື້ອງອກ, ຖືກນໍາໃຊ້ໂດຍກົງສໍາລັບການກວດເລືອດ, ແລະຫຼີກລ່ຽງຜົນໄດ້ຮັບທີ່ເປັນບວກທີ່ບໍ່ຖືກຕ້ອງເນື່ອງຈາກການກວດຫາການກາຍພັນຂອງຮ່າງກາຍທີ່ມີຕົ້ນກຳເນີດມາຈາກເນື້ອເຍື່ອປົກກະຕິ, ພະຍາດທີ່ບໍ່ເປັນອັນຕະລາຍ, ແລະ ການໂຄລນເລືອດ.
ການສຶກສານີ້ ແລະ ການສຶກສາອື່ນໆທີ່ກ່ຽວຂ້ອງຢືນຢັນວ່າການກວດ MRD ທີ່ອີງໃສ່ ctDNA ແມ່ນປັດໄຈສ່ຽງເອກະລາດທີ່ສຳຄັນທີ່ສຸດສຳລັບການເກີດຂຶ້ນຊ້ຳອີກຂອງມະເຮັງລຳໄສ້ໃຫຍ່ໄລຍະ I-III ແລະ ສາມາດນຳໃຊ້ເພື່ອຊ່ວຍນຳພາການຕັດສິນໃຈປິ່ນປົວ, ລວມທັງ "ການຍົກລະດັບ" ແລະ "ການຫຼຸດລະດັບ" ຂອງການປິ່ນປົວດ້ວຍ adjuvant. MRD ແມ່ນປັດໄຈສ່ຽງເອກະລາດທີ່ສຳຄັນທີ່ສຸດສຳລັບການເກີດຂຶ້ນຊ້ຳອີກຫຼັງຈາກການຜ່າຕັດສຳລັບມະເຮັງລຳໄສ້ໃຫຍ່ໄລຍະ I-III.
ຂະແໜງການກວດ MRD ກຳລັງພັດທະນາຢ່າງໄວວາດ້ວຍການວິເຄາະທີ່ມີນະວັດຕະກໍາ, ມີຄວາມອ່ອນໄຫວສູງ ແລະ ມີຄວາມຊ່ຽວຊານສູງໂດຍອີງໃສ່ epigenetics (DNA methylation ແລະ fragmentomics) ແລະ genomics (ການຈັດລໍາດັບເປົ້າໝາຍເລິກຫຼາຍ ຫຼື ການຈັດລໍາດັບຈີໂນມທັງໝົດ). ພວກເຮົາຄາດຫວັງວ່າ ColonAiQ® ຈະສືບຕໍ່ຈັດຕັ້ງການສຶກສາທາງດ້ານຄລີນິກຂະໜາດໃຫຍ່ ແລະ ສາມາດກາຍເປັນຕົວຊີ້ວັດໃໝ່ຂອງການກວດ MRD ທີ່ລວມເອົາການເຂົ້າເຖິງໄດ້, ປະສິດທິພາບສູງ ແລະ ລາຄາທີ່ເໝາະສົມ ແລະ ສາມາດນຳໃຊ້ຢ່າງກວ້າງຂວາງໃນການປະຕິບັດທາງດ້ານຄລີນິກປົກກະຕິ.”
ເອກະສານອ້າງອີງ
[1] Mo S, Ye L, Wang D, Han L, Zhou S, Wang H, Dai W, Wang Y, Luo W, Wang R, Xu Y, Cai S, Liu R, Wang Z, Cai G. ການກວດພົບພະຍາດທີ່ເຫຼືອທາງໂມເລກຸນໃນໄລຍະຕົ້ນໆ ແລະ ການຈັດປະເພດຄວາມສ່ຽງສຳລັບມະເຮັງລຳໄສ້ໃຫຍ່ໄລຍະທີ I ຫາ III ຜ່ານການເມທິເລຊັນ DNA ຂອງເນື້ອງອກທີ່ໝູນວຽນ. JAMA Oncol. 2023 ເມສາ 20.
[2] “ພາລະຂອງພະຍາດມະເຮັງລຳໄສ້ໃຫຍ່ ແລະ ທວານໜັກໃນປະຊາກອນຈີນ: ມັນມີການປ່ຽນແປງໃນຊຸມປີມໍ່ໆມານີ້ບໍ? , ວາລະສານລະບາດວິທະຍາຈີນ, ເຫຼັ້ມທີ 41, ສະບັບທີ 10, ເດືອນຕຸລາ 2020.
[3] Tarazona N, Gimeno-Valiente F, Gambardella V, ແລະ ອື່ນໆ. ການຈັດລຳດັບ DNA ເນື້ອງອກໃນກະແສເລືອດລຸ້ນຕໍ່ໄປແບບເປົ້າໝາຍ ສຳລັບການຕິດຕາມພະຍາດທີ່ຍັງເຫຼືອໜ້ອຍທີ່ສຸດໃນມະເຮັງລຳໄສ້ໃຫຍ່ທີ່ພົບໃນທ້ອງ. Ann Oncol. ວັນທີ 1 ພະຈິກ 2019;30(11):1804-1812.
[4] Taieb J, André T, Auclin E. ການປັບປຸງການປິ່ນປົວແບບເສີມສຳລັບມະເຮັງລຳໄສ້ໃຫຍ່ທີ່ບໍ່ແຜ່ລາມ, ມາດຕະຖານ ແລະ ທັດສະນະໃໝ່. Cancer Treat Rev. 2019;75:1-11.
ເວລາໂພສ: ເມສາ-28-2023
 中文网站
中文网站